El riesgo de enfermedad cardiovascular en la mujer incrementa de forma notable durante el periodo de menopausia. Veremos su explicación a nivel fisiológico y diferentes condicionantes.
El estilo de vida tiene un papel fundamental en la prevención de prácticamente la gran mayoría de enfermedades y durante la menopausia no iba a ser diferente. Es una etapa que requiere de una mayor atención a nuestros hábitos. ¿Qué papel tienen los estrógenos en la salud? ¿Cómo afecta su descenso?
Laura Pérez Naharro – Unidad de Nutrición Neolife
Profundizando sobre la menopausia
De forma concreta dividimos este periodo en 3 etapas:
- Peri-menopausia: cuando las concentraciones de determinadas hormonas comienzan a sufrir alteraciones y el periodo tiende a ser irregular.
- Menopausia: entendido como la última menstruación.
- Post-menopausia: a partir de cuando ya han transcurrido 12 meses desde el último periodo.
Normalmente engloba entre los 45 y 55 años, y depende de muchos factores. Como, por ejemplo, la composición corporal. Un porcentaje elevado de tejido graso y un índice cintura-cadera superior a 0.84, aceleran el proceso. Al igual que ocurre con el consumo de alcohol y tabaco.
En cuanto a síntomas, hay quienes los sufren de forma leve durante un corto periodo de tiempo, mientras que otras mujeres experimentan multitud de ellos mucho tiempo.
A pesar de que todas las mujeres puedan padecer síntomas más o menos pronunciados, todas se encuentran en condiciones de riesgo para determinadas enfermedades, como es la diabetes y enfermedad cardiovascular.
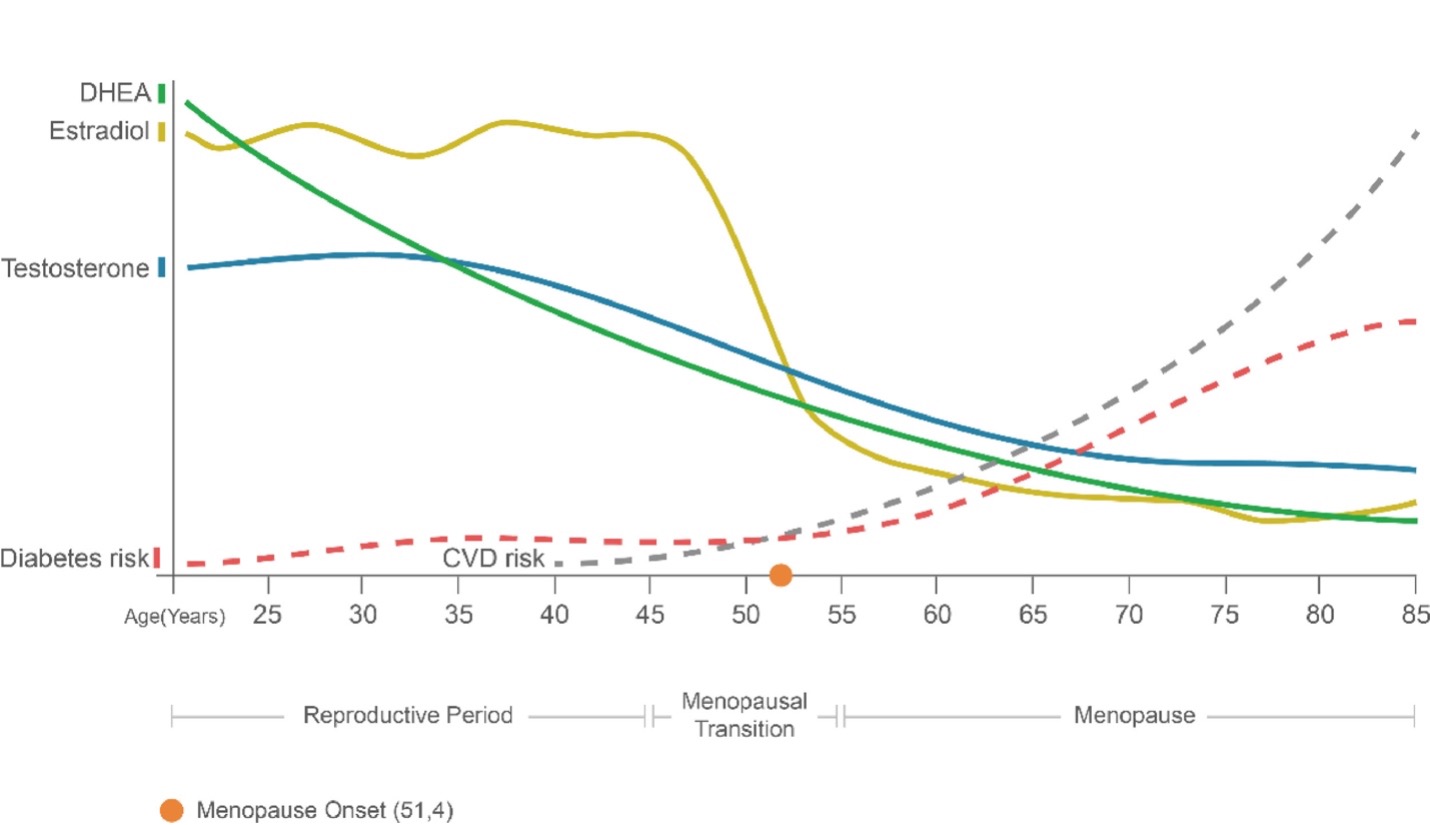
Menopausia y salud cardiovascular
El riesgo cardiovascular se incrementa debido a 3 factores: aumento de los niveles plasmáticos de colesterol LDL, cambios en la composición corporal y aumento de la presión arterial. Todo fruto del descenso en la producción de estrógenos.
Durante este periodo se produce un notable aumento de las concentraciones de colesterol LDL (LDL-c). Para explicar este hecho, debemos tener en cuenta que los estrógenos se producen en los ovarios a través de un proceso donde las LDL-c son empleadas como sustrato. Cuando la producción de estas hormonas decae, el colesterol LDL ya no se emplea de igual forma en la producción de estrógenos, por lo que los niveles plasmáticos aumentan consideradamente, incrementando el riesgo de enfermedad cardiovascular. Pues a mayor LDL-c mayor formación de placa de ateroma.
Otro factor implicado en el riesgo cardiovascular es la composición corporal. Existe una clara diferencia entre mujeres en pre-menopausia con respecto a post-menopausia. Estas últimas presentan un mayor porcentaje graso y una mayor circunferencia de la cintura como consecuencia, principalmente, de la menor producción de estrógenos.
En edad fértil, estas hormonas hacen que la acumulación de grasa se distribuya de forma más saludable, conocida como distribución de grasa ginoide o tipo pera. O lo que es lo mismo, el almacenamiento de tejido adiposo en el pecho, caderas, muslos y glúteos.
Sin embargo, cuando se produce ese descenso en la producción de estrógenos, dicho reparto cambia, haciendo que el cuerpo presente una forma similar a la manzana, denominada distribución androide u obesidad central, característica en los hombres. Esta forma viene determinada por una localización de la grasa a nivel abdominal que predispone a un mayor riesgo de enfermedad cardiovascular ya que la acumulación de grasa en esta zona se encuentra directamente asociada a diabetes tipo 2, insulinoresistencia, síndrome metabólico, grasa visceral e hipertensión.
Además, en relación con la composición corporal, no solo se produce un aumento de grasa y cambio en la localización de esta, sino que también tiene lugar una disminución de la masa muscular, lo cual conlleva a un menor gasto calórico en reposo (metabolismo basal), predisponiendo más fácilmente a la ganancia de grasa. Situación que se agrava en el caso de mujeres que constantemente se encuentran bajo dietas restrictivas con fluctuaciones persistentes en el peso, pues esto supone una mayor pérdida de masa muscular. Y cuanto menor tejido magro, menores necesidades energéticas (calorías).
En cuanto a la tensión arterial, los estrógenos tienen un efecto vasodilatador, por lo que permiten una mayor fluidez de la sangre. A pesar de que en la menopausia tiene lugar un mayor diagnóstico de hipertensión, se desconoce una explicación concisa acerca de cómo estos cambios hormonales pueden influir de forma directa a la presión. Puede que la causa se encuentre en la ganancia de grasa a consecuencia de hábitos mantenidos en el tiempo. Independientemente del origen, padecer de hipertensión ya supone un gran riesgo para el desarrollo de complicaciones a nivel cardiovascular.
Hábitos alimentarios en la menopausia
Si en cualquier etapa de la vida la alimentación resulta clave, durante este periodo aún más. No solo podemos mejorar la sintomatología característica con ciertos patrones alimentarios, sino que resulta esencial reducir lo máximo posible el riesgo cardiovascular y cubrir los requerimientos nutricionales en el caso de que tengan lugar deficiencias.
En relación con las deficiencias nutricionales, el déficit de hierro y calcio es frecuente.
Para obtener la cantidad suficiente de calcio no solo podemos ayudarnos de lácteos. Pescados en donde se consuman las espinas, como las sardinas en conserva, verduras como el brócoli, legumbres como la soja y las almendras, son fuentes ideales de calcio.
En cuanto al requerimiento de hierro, se recomienda 8 mg diarios. Por lo que es importante incluir fuentes de este mineral de origen animal (carne roja y de ave, huevos) y/o de origen vegetal (como las verduras de hoja verde, frutos secos y legumbres). Aunque es cierto que el hierro de origen animal tiene una mayor biodisponibilidad, si acompañamos las fuentes de hierro vegetales con alimentos ricos en vitamina C, aumentará su absorción y utilización.
Como hemos mencionado, algunos patrones dietéticos han demostrado mejorar la sintomatología asociada a la menopausia, tanto una alimentación rica en vegetales, como dieta mediterránea y dieta DASH (indicada para la hipertensión) destacan por una multitud de fruta y verdura, granos enteros y complejos, frutos secos, aceite de oliva virgen extra y pescados azules de pequeño tamaño. Ojo que los beneficios de una dieta mediterránea no se deben al consumo de vino, de este cuanto menos, mejor.
Por otro lado, y de forma más específica, para reducir el riesgo cardiovascular debemos garantizar una composición corporal adecuada, evitando el exceso de grasa, hipertensión y alteraciones en el perfil lipídico. Por lo que, además de patrones como los indicados anteriormente…, ¿qué tal comenzar con los siguientes cambios?
- Aumentar el consumo de fuentes proteicas de origen vegetal: legumbres y derivados (tofu, edamame, humus, tempeh, soja texturizada).
- Sustituir cereales refinados por granos enteros. Acompañarlos con fuentes proteicas y verduras en lugar de como plato único.
- Incluir pescados azules al menos 2-3 veces por semana.
- Reducir el consumo de procesados ricos en grasa, sal y/o azúcar (embutidos, carnes procesadas, bollería industrial, dulces, postres azucarados).
- Priorizar grasas insaturadas (aceite de oliva, aguacate, semillas y frutos secos).
- Abandonar el tabaco.
- Actividad física: al menos 30 min diarios con una intensidad moderada. En el caso de requerir una pérdida de grasa, se recomienda una actividad diaria moderada 60 a 90 min.
¿Existen alimentos específicos cuyo consumo tenga un mayor interés en esta etapa?
Sí. La soja es una legumbre con un aporte proteico bastante interesante. Las isoflavonas presentan un papel vasodilatador, por lo que ejercen una función cardioprotectora y también contribuye a aliviar la gravedad de los sofocos (en una dosis de 54mg).
Podemos consumirla en forma de bebida vegetal, en guiso, tofu, tempeh, en forma de pasta o soja texturizada.
El consumo de aproximadamente 3 g de betaglucanos, presentes en los copos de avena, durante 6 semanas, reduce el colesterol LDL en torno a un 4,2%. El porridge es una idea deliciosa para comenzar el día y disfrutar de este alimento rico en fibra.
La ingesta de alrededor de 1,5-3 g de etanoles y esteroles vegetales, logra una disminución de entre 7-12,5% en las concentraciones de colesterol LDL. Aunque estos compuestos podamos encontrarlos en alimentos como las legumbres, el aceite de oliva, frutos secos y algunas frutas y verduras, resulta complicado alcanzar dichas dosis a través de su consumo. Y, por otro lado, los alimentos fortificados con esteroles vegetales no suelen ser interesantes desde un punto de vista nutricional (galletas, margarinas, preparados lácteos. Por lo que la forma más idónea para llegar a dicha cantidad es a través de suplementos.
En relación con esto último, la suplementación con omega 3 (850-1000 mg de EPA y DHA) debería considerarse parte del tratamiento en el caso de mujeres con niveles elevados de colesterol. Aumentando la dosis (2-4 g) en aquellas con niveles elevados de triglicéridos.
BIBLIOGRAFÍA
(1) El Khoudary, S. R., Aggarwal, B., Beckie, T. M., Hodis, H. N., Johnson, A. E., Langer, R. D., Limacher, M. C., Manson, J. E., Stefanick, M. L., Allison, M. A., & American Heart Association Prevention Science Committee of the Council on Epidemiology and Prevention; and Council on Cardiovascular and Stroke Nursing (2020). Menopause Transition and Cardiovascular Disease Risk: Implications for Timing of Early Prevention: A Scientific Statement From the American Heart Association. Circulation, 142(25), e506–e532.
(2) Roa-Díaz, Z. M., Raguindin, P. F., Bano, A., Laine, J. E., Muka, T., & Glisic, M. (2021). Menopause and cardiometabolic diseases: What we (don’t) know and why it matters. Maturitas, 152, 48–56. https://doi.org/10.1016/j.maturitas.2021.06.013
(3) Mosca L, Banka CL, Benjamin EJ, Berra K, Bushnell C, Dolor RJ, Ganiats TG, Gomes AS, Gornik HL, Gracia C, et al.; for the. Expert Panel/Writing Group. Evidence-based guidelines for cardiovascular disease prevention in women: 2007 update.