El Síndrome de Ovario Poliquístico (SOP) es uno de los trastornos endocrinos más comunes en mujeres, afectando a entre el 5% y 10%. Puede tener impacto significativo en la salud general y la calidad de vida.
Esto puede ocurrir debido a una mayor producción de andrógenos en los ovarios y en las glándulas suprarrenales, así como a una respuesta excesiva de los folículos ováricos a la hormona luteinizante (LH). Acompaña sintomatología en periodos, fertilidad, vello facial y corporal, acné, peso, fertilidad.
Dr. César Montiel – Equipo Médico Neolife
El SOP es una causa importante de trastornos menstruales y exceso de andrógenos en las mujeres, y se diagnostica fácilmente cuando una mujer tiene rasgos característicos como hirsutismo, ciclos menstruales irregulares y morfología de ovario poliquístico en la ecografía transvaginal (TVUS). Sin embargo, existe un considerable desacuerdo sobre los criterios diagnósticos específicos cuando no todas estas características clásicas son evidentes.
Se considera uno de los trastornos endocrinos más comunes en las mujeres y afecta a entre el 5% y el 10%, según la población de estudio. El síndrome se caracteriza clínicamente por oligomenorrea e hiperandrogenismo y factores de riesgo cardiovascular frecuentemente asociados, como obesidad, intolerancia a la glucosa, dislipidemia, hígado graso y apnea obstructiva del sueño.
Diagnóstico del SOP
Se debe diagnosticar SOP en cualquier mujer en edad reproductiva que tenga irregularidades menstruales y síntomas de hiperandrogenismo (acné, hirsutismo, calvicie de patrón masculino). El sobrepeso o la obesidad deberían despertar sospechas. Algunas mujeres sólo presentan síntomas de oligomenorrea o exceso de andrógenos. También deben evaluar el síndrome de ovario poliquístico, especialmente aquellas con hiperandrogenismo (ya que la mayoría de las mujeres con hirsutismo tienen síndrome de ovario poliquístico). Las mujeres con ovarios poliquísticos en la ecografía y sin otros signos clínicos de SOP (hiperandrogenismo o irregularidades menstruales) no tienen SOP y no necesitan evaluación adicional.
Criterios de Rotterdam (preferido): la mayoría de los grupos de expertos utilizan los criterios de Rotterdam para hacer el diagnóstico de síndrome de ovario poliquístico.
Se requieren dos de tres de los siguientes criterios para hacer el diagnóstico:
- Oligo y/o anovulación
- Signos clínicos y/o bioquímicos de hiperandrogenismo.
- Ovarios poliquísticos (por ultrasonido)
A muchas mujeres con trastornos menstruales y síntomas de exceso de andrógenos se les diagnostica basándose únicamente en la anamnesis y el examen físico. Sin embargo, sólo si se han descartado otras afecciones similares al SOP (p. ej. trastornos que causan oligo/anovulación y/o hiperandrogenismo, como enfermedad de la tiroides, hiperplasia suprarrenal congénita atípica –NCCAH—, hiperprolactinemia y trastornos de la secreción de andrógenos, tumor).
Principales síntomas del SOP
En el SOP hay un desequilibrio hormonal que involucra niveles elevados de hormonas androgénicas, como la testosterona, que son hormonas sexuales masculinas, ampliamente estudiadas y controladas en clínicas NEOLIFE. Esto puede ocurrir debido a una mayor producción de andrógenos en los ovarios y en las glándulas suprarrenales, así como a una respuesta excesiva de los folículos ováricos a la hormona luteinizante (LH). Esta alteración hormonal puede llevar a los siguientes síntomas característicos del SOP:
Anovulación: Los ovarios pueden no liberar regularmente un óvulo maduro, lo que puede llevar a irregularidades menstruales y dificultades para concebir.
Quistes ováricos: Los folículos que no se desarrollan completamente pueden formar quistes en los ovarios.
Hirsutismo: Crecimiento excesivo de vello facial y corporal debido al aumento de los niveles de andrógenos.
Acné y piel grasa: Los andrógenos también pueden aumentar la producción de sebo en la piel, lo que puede provocar acné y piel grasa.
Las hormonas involucradas en la fisiopatología del SOP incluyen:
Metabolismo Androgénico
En el grupo con SOP, las mujeres tenían concentraciones séricas significativamente más altas de testosterona, testosterona libre, androstenediona, dehidroepiandrosterona (DHEA) y sulfato de DHEA (DHEAS) que las mujeres sin síntomas de hirsutismo y que ovulaban; sin embargo, existe una variación interindividual considerable y algunas mujeres con SOP pueden tener niveles normales de andrógenos cuando se analizan en una sola muestra de sangre.
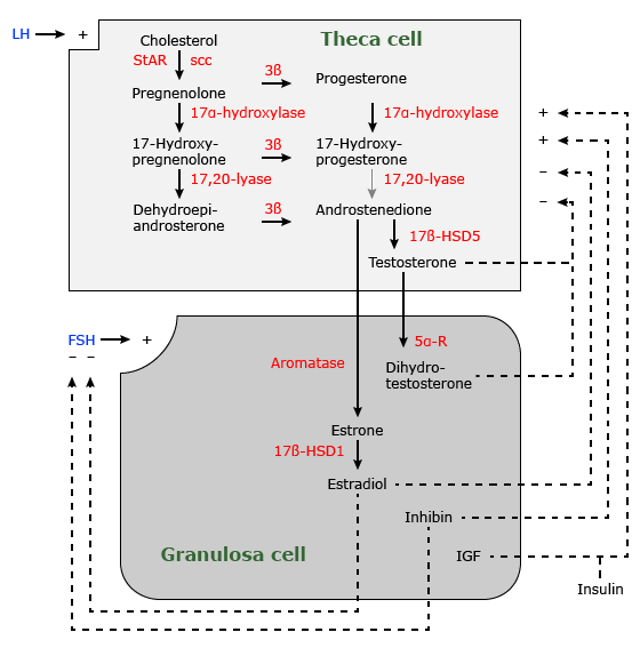
En las mujeres, los andrógenos son producidos por las glándulas suprarrenales y los ovarios, y la conversión periférica de andrógenos menos potentes en andrógenos más potentes. En el síndrome de ovario poliquístico, la androstenediona y la testosterona son secretadas principalmente por los ovarios (Figura 1) y, en menor medida, por las glándulas suprarrenales. Este patrón difiere de la ovulación en mujeres premenopáusicas, cuyos ovarios y glándulas suprarrenales producen cantidades aproximadamente iguales de androstenediona y testosterona.
-Testosterona: andrógeno circulante más potente con actividad biológica determinada por tres factores: su concentración, la cantidad unida a la globulina transportadora de hormonas sexuales (SHBG) (ya que sólo la fracción libre está activa) y la tasa de conversión intracelular de testosterona por la 5-alfa-reductasa. El potente andrógeno i, la dihidrotestosterona (DHT), a diferencia de la testosterona, que es un andrógeno circulante, la DHT es un andrógeno intracelular.
La concentración de SHBG producida por el hígado está regulada por andrógenos (disminuidos), estrógenos (aumentados) e insulina (disminuida). Como resultado, las mujeres hiperandrogénicas con SOP, especialmente aquellas con obesidad o resistencia a la insulina, tienen concentraciones séricas más bajas de globulina transportadora de hormonas sexuales (SHBG). Los niveles séricos de testosterona dentro del rango normal cuando los niveles de globulina transportadora de hormonas sexuales (SHBG) son bajos o inferiores a lo normal pueden deberse a una sobreestimulación androgénica de los tejidos diana debido a niveles elevados de testosterona libre.
-Androstenediona: la androstenediona es el precursor directo de la testosterona. La androstenediona se convierte en testosterona mediante la 17-beta-hidroxiesteroide deshidrogenasa (17-cetoesteroide reductasa), una enzima que se encuentra en la mayoría de los tejidos. En las mujeres que ovulan, las células de la teca secretan grandes cantidades de androstenediona en los ovarios, que ingresan a las células de la granulosa y se convierten en estrona y estradiol.
-La hormona luteinizante (LH) estimula directamente al folículo para que libere androstenediona. En el síndrome de ovario poliquístico, los niveles de LH están elevados, por lo que la teca secreta mayores cantidades de androstenediona. Además, las células de la teca de mujeres con SOP son más sensibles a la producción de andrógenos estimulada por LH. La androstenediona, secretada al torrente sanguíneo por los ovarios y las glándulas suprarrenales, puede ser convertida por la mayoría de los tejidos periféricos en el potente andrógeno testosterona.
-Sulfato de dehidroepiandrosterona: la mayor parte de la DHEAS se origina en las glándulas suprarrenales con poca o ninguna actividad periférica de sulfotransferasa (sulfoquinasa) para convertir la DHEA en DHEAS. Por lo tanto, la concentración sérica de DHEAS es un buen marcador de hipersecreción de andrógenos suprarrenales. Además, las mediciones únicas de DHEAS sérica se correlacionan bien con mediciones integrales de la secreción de DHEAS porque la DHEAS tiene una vida media sérica larga y una variabilidad pulsátil o diurna mínima. Sin embargo, algunos tipos de cáncer suprarrenal carecen de actividad sulfotransferasa y algunos pacientes con CAH tienen niveles normales de DHEAS. Por lo tanto, una concentración sérica normal de DHEAS no excluye necesariamente una fuente anormal de exceso de andrógenos en las glándulas suprarrenales. Aunque la DHEA y la DHEAS son marcadores de la producción de andrógenos suprarrenales, tienen poca o ninguna actividad androgénica intrínseca.
Pequeñas cantidades en las glándulas suprarrenales y los tejidos periféricos (incluidos los folículos pilosos y los genitales externos) se convierten en androstenediona y luego en testosterona (y estrógeno). Así, el hirsutismo y la virilización que pueden ocurrir en pacientes con hiperandrogenismo suprarrenal son causados por la androstenediona y la testosterona. (Ver “Hiperandrogenismo suprarrenal”.)
-Dihidrotestosterona: la testosterona se une con afinidad moderada a los receptores de andrógenos intracelulares. En los tejidos que responden a los andrógenos, la 5-alfa-reductasa intracelular convierte la testosterona en DHT. La DHT se une al receptor de andrógenos con una afinidad 10 veces mayor que la testosterona. Existen varias isoformas de 5-alfa-reductasa. En tejidos como la próstata predomina la isoenzima tipo II, mientras que la unidad pilosebácea contiene isoenzimas tanto de tipo I como de tipo II. Las mujeres con síndrome de ovario poliquístico tienen una mayor actividad de la 5-alfa-reductasa, lo que resulta en una mayor activación de la unidad pilosebácea (crecimiento del cabello, producción de sebo) con solo un modesto aumento de la testosterona biodisponible.
-Androstanodiol: el glucurónido de 3-alfa-androstanodiol (3aA-G) se deriva del metabolismo del potente andrógeno intracelular DHT. Por tanto, puede utilizarse como marcador del metabolismo androgénico periférico. Las concentraciones séricas de 3aA-G fueron casi uniformemente más altas en mujeres con hirsutismo. Las mujeres con síndrome de ovario poliquístico tienen una mayor concentración de 3-aA-G en la orina. Sin embargo, puede que no sea necesario medir 3aA-G excepto con fines de investigación, ya que la presencia de hirsutismo por definición indica una mayor actividad androgénica en la piel.
Metabolismo de estrógenos
La mayoría de las mujeres con síndrome de ovario poliquístico tienen niveles séricos de estradiol similares a los de las mujeres que ovulan en la fase folicular temprana, y los niveles séricos de estrona están elevados. El estrógeno sérico en mujeres con SOP surge en parte de los numerosos folículos pequeños de los ovarios poliquísticos y en parte de la aromatización de los andrógenos a estrógenos en las células grasas.
El resultado final es que el SOP se encuentra en un estado normoestrogénico y no es necesario ningún suplemento de estrógeno incluso en mujeres amenorreicas con SOP. Las mujeres con síndrome de ovario poliquístico tienen pocos o ningún óvulo y no producen cantidades normales de progesterona. Como resultado, tienen un mayor riesgo de sufrir hiperplasia endometrial y sangrado menstrual abundante.
Si crees que podrías tener SOP debido a síntomas persistentes como ciclos menstruales irregulares, hirsutismo o problemas de fertilidad y quieres mejorar tu calidad de vida es importante que consultes a clínicas NEOLIFE para una correcta evaluación y valoración de los distintos ejes hormonales. Un diagnóstico adecuado y un plan de tratamiento personalizado pueden ayudarte a manejar los síntomas y a mejorar tu calidad de vida.
BIBLIOGRAFÍA
(1) Zawadzki JK, Dunaif A. Criterios de diagnóstico para el síndrome de ovario poliquístico: hacia un enfoque racional. En: SOP: cuestiones actuales en endocrinología y metabolismo, Dunaif A, Givens JR, Hazeltine FP, Merriam GR (Eds), Blackwell Scientific, Boston 1992. Vol 4, p.235.
(8) http://reproduccionasistida.org/que-son-los-ovarios-poliquisticos/